变“废”为宝、再造门静脉高压患儿新生
A因病切除的废弃肝也能“变废为宝”,用来拯救B的生命。这听似不可能的事情,最近在我院大外科主任、肝胆胰外科主任张宇团队的匠心妙手下变为现实。
5月21日,张宇带领团队完成全国首例右肝“废弃肝”脾窝异位辅助性肝移植术。手术当天,张宇首先顺利切除34岁肝包虫患者的右肝,然后再离体冷灌注并分离出右肝残留的功能肝段,并将该功能肝段进行脾窝异位辅助性肝移植术,为5岁的门静脉高压患儿延续生命。
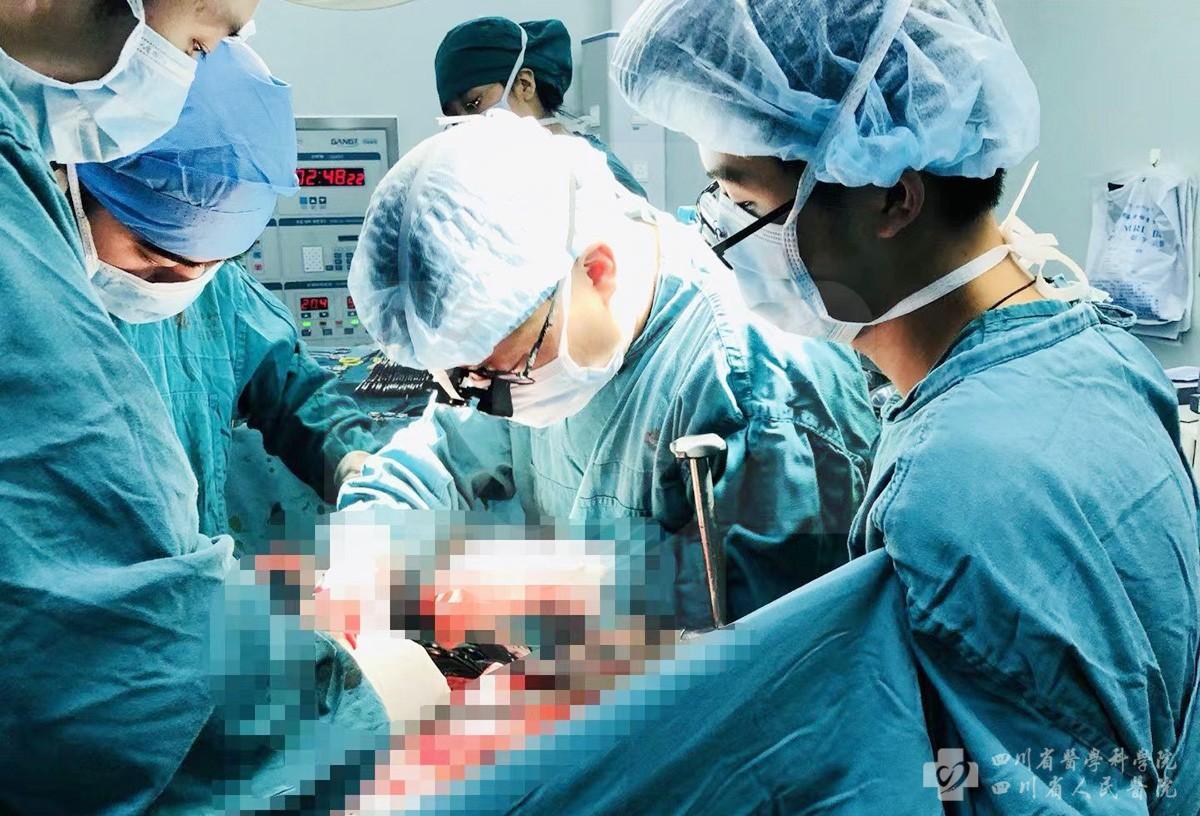
今年34岁的索先生被诊断为右肝泡型包虫病,既往仅行药物治疗。近期患者检查发现病灶在逐渐长大,曾在国内多家医院就诊,后经病友推荐慕名来到我院张宇门诊。经仔细评估,患者包虫主要位于右半肝,但病灶已紧贴左肝重要肝内管道,病情极为复杂。如再不及时行手术切除病灶,则可能丧失根治切除机会。初步评估后,索先生被收入肝胆胰外科。
索先生住院评估期间,5岁的邱姓女童因多次吐血、贫血到我院儿科ICU就诊,行相关检查提示门静脉高压伴门静脉海绵样变、贫血、脾功能亢进等复杂病况,生命危在旦夕。
在MDT讨论后,张宇团队全面深入分析两例病情,结合临床经验认真思索:索先生切除的废弃右肝能否分离出一个未被病变侵及、功能完整的肝段给患儿做肝移植?
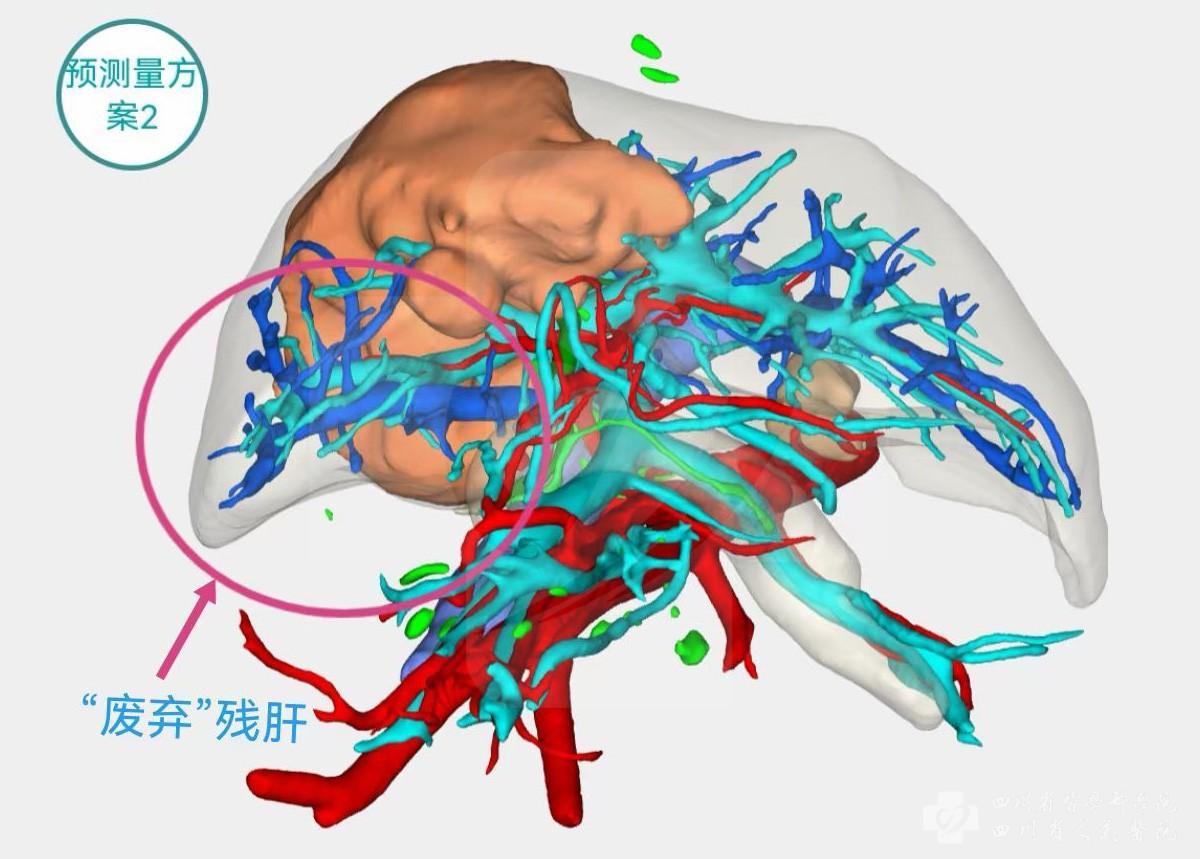
经张宇仔细评估,索先生拟切除的五个肝段(S4、5、6、7、8段)中有一功能相对完整的肝段(S6段),虽然其肝内管道受侵毁损严重,但基于张宇前期的自体肝移植经验,患者该肝段能在离体冷灌注后行血管与胆管修补,恢复其功能性。经测算,该肝段重量约200余克,如果切除儿童原有的肝脏后,再行该肝段的移植不能完全满足患儿肝体积要求;然而在保留原有肝脏的前提下,切除患儿脾脏后行脾窝的辅助性肝移植,这一术式选择则既能保留原有肝脏的正常功能,又能有效缓解门静脉高压,且能大大降低肝性脑病的发生几率,“一石三鸟”!通过术前查阅的大量文献资料,国外已有肝包虫脑死亡供体行全肝移植的先例,证实肝包虫残余肝脏可作为移植供肝。
索先生和女童血型一致,小朋友脾脏肿大后脾窝容积足够。术前,张宇向索先生详细解释了手术的实施流程。在了解到自己能救治一位情况危急的女童后,索先生欣然同意将自己的废弃肝捐献用于救治该患儿;患儿家长也在了解手术流程后,满怀感激地签下了手术同意书。该手术方案在实施前,通过了医院伦理委员会批准。
经院内充分的多学科讨论,并参考借鉴国内其他专家团队的意见,张宇团队为两位患者制定了详细的手术方案与预案,手术得以顺利实施。术后索先生与女童均恢复顺利,索先生恢复良好,基本恢复正常活动;受体患儿稳步恢复中,胆道引流管引流出清亮胆汁,肝功能正常,超声造影等影像学监测患儿移植肝生长良好。
张宇表示,目前“废弃肝”辅助性肝移植已有单位开展,但一般采用左肝外叶作为供肝来源。由于右肝残肝解剖限制,右肝残肝切除修整及右肝残肝的辅助性脾窝异位移植都难度较大,临床开展鲜见报道。基于临床实践,部分右肝良性占位在根治性切除右半肝后,其附带病灶的废弃肝上仍可分离出相对完整的肝段,如体积适合,则可作为供肝行辅助性废弃肝移植,“变废为宝”,极大程度缓解供肝短缺,以及小儿肝移植的供肝体积匹配度问题。
扫一扫 手机端浏览

